- Aleksandra Włastowska
- 0 Comments
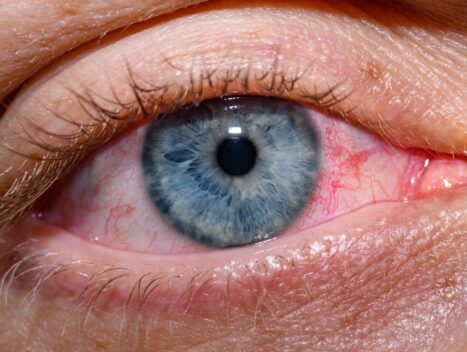
Jaskra to przewlekła, postępująca choroba oczu, która stanowi jedną z głównych przyczyn nieodwracalnej ślepoty na świecie. Jest to stan patologiczny, w którym uszkodzenie nerwu wzrokowego prowadzi do stopniowego pogarszania się widzenia, często bezobjawowo w początkowych stadiach.
Jaki jest mechanizm powstawania jaskry?
Jaskra rozwija się na skutek zaburzeń w przepływie cieczy wodnistej, która krąży w przedniej części oka, między rogówką a soczewką. Ciecz wodnista jest produkowana przez ciało rzęskowe i normalnie odpływa przez struktury zwane beleczkowaniem (siatką beleczkową) w kącie przesączania oka do kanału Schlemma, skąd trafia do układu krwionośnego. W przypadku jaskry ten naturalny odpływ jest zaburzony, co prowadzi do wzrostu ciśnienia wewnątrzgałkowego (IOP). Podwyższone ciśnienie wewnątrzgałkowe (choć nie zawsze) jest jednym z głównych czynników ryzyka jaskry, ponieważ może powodować uszkodzenie nerwu wzrokowego.
Rodzaje jaskry
Jaskra to niejednorodna jednostka chorobowa, której różne postacie mogą różnić się przyczynami, objawami oraz tempem postępu. Do najważniejszych rodzajów jaskry należą:
- Jaskra pierwotna otwartego kąta – najczęstsza forma jaskry, stanowiąca około 90% wszystkich przypadków. W tej postaci kąty przesączania są otwarte, ale beleczkowanie nie działa prawidłowo, co prowadzi do powolnego wzrostu ciśnienia wewnątrzgałkowego i uszkodzenia nerwu wzrokowego. Jest to postać bezobjawowa w początkowej fazie.
- Jaskra zamkniętego kąta – w tej postaci kąty przesączania są zwężone lub całkowicie zablokowane, co może prowadzić do gwałtownego wzrostu ciśnienia wewnątrzgałkowego. Ta forma jaskry często wiąże się z nagłymi, silnymi objawami, takimi jak ból oka, zamglone widzenie i nudności, co wymaga pilnej interwencji medycznej.
- Jaskra wtórna – powstaje w wyniku innych schorzeń oka, takich jak zapalenie tęczówki, urazy, guzy czy stosowanie niektórych leków (np. kortykosteroidów). Może występować zarówno w formie otwartego, jak i zamkniętego kąta.
- Jaskra wrodzona – rzadki rodzaj jaskry, występujący u niemowląt i małych dzieci, spowodowany nieprawidłowym rozwojem kąta przesączania.
- Jaskra normalnego ciśnienia – w tej postaci ciśnienie wewnątrzgałkowe pozostaje w granicach normy, ale mimo to dochodzi do uszkodzenia nerwu wzrokowego. Przyczyny tego typu jaskry nie są w pełni poznane, ale przypuszcza się, że związane są z naczyniowymi zaburzeniami ukrwienia nerwu wzrokowego.
Objawy jaskry
Jaskra jest często nazywana “cichym złodziejem wzroku”, ponieważ w początkowych fazach choroby objawy mogą być niemal niezauważalne. U większości pacjentów, zwłaszcza z jaskrą pierwotną otwartego kąta, uszkodzenie wzroku postępuje stopniowo, a utrata pola widzenia może być niezauważona, aż do momentu, gdy choroba osiągnie zaawansowane stadium. Niemniej jednak objawy jaskry mogą różnić się w zależności od jej postaci.
Objawy jaskry otwartego kąta
Jaskra pierwotna otwartego kąta rozwija się powoli i przez długi czas może przebiegać bezobjawowo. Dopiero w zaawansowanym stadium choroby mogą pojawić się:
- Stopniowe pogarszanie się widzenia obwodowego (widzenie tunelowe) – pacjent może nie zauważyć, że jego pole widzenia się zawęża, dopóki nie dojdzie do poważnej utraty wzroku.
- Męty w polu widzenia – pojawianie się ciemnych plam w polu widzenia.
- Zamglone widzenie – pacjenci mogą skarżyć się na sporadyczne pogorszenie ostrości wzroku.
- Bóle głowy – czasami jaskra może powodować dyskomfort w okolicy czołowej.
Objawy jaskry zamkniętego kąta
Jaskra zamkniętego kąta jest bardziej gwałtowną postacią choroby i wiąże się z ostrymi objawami, które mogą obejmować:
- Nagły, intensywny ból oka – ból może być na tyle silny, że promieniuje do okolic głowy.
- Zamglone widzenie – nagłe i wyraźne zaburzenia ostrości widzenia.
- Halo wokół źródeł światła – pacjenci często zauważają kolorowe aureole wokół jasnych punktów świetlnych.
- Silne bóle głowy, nudności i wymioty – w skrajnych przypadkach jaskra zamkniętego kąta może powodować objawy przypominające migrenę.
- Zaczerwienienie oka – może towarzyszyć bólom i zaburzeniom widzenia.
Czynniki ryzyka pojawienia się jaskry
Jaskra może dotknąć każdego, jednak istnieją pewne czynniki ryzyka, które zwiększają prawdopodobieństwo jej wystąpienia. Jakie są najważniejsze czynniki ryzyka?
- Wiek – ryzyko jaskry wzrasta po 40. roku życia, a po 60. roku życia jest znacząco wyższe.
- Genetyka – osoby, u których w rodzinie występowała jaskra, są bardziej narażone na rozwój choroby.
- Wysokie ciśnienie wewnątrzgałkowe – choć nie zawsze jest ono obecne, podwyższone IOP jest jednym z głównych czynników ryzyka jaskry.
- Krótkowzroczność – osoby z dużą krótkowzrocznością są bardziej narażone na jaskrę otwartego kąta.
- Rasa – jaskra częściej występuje u osób pochodzenia afrykańskiego i latynoskiego, zwłaszcza jaskra pierwotna otwartego kąta.
- Cukrzyca, nadciśnienie tętnicze – przewlekłe choroby metaboliczne mogą wpływać na ryzyko rozwoju jaskry.
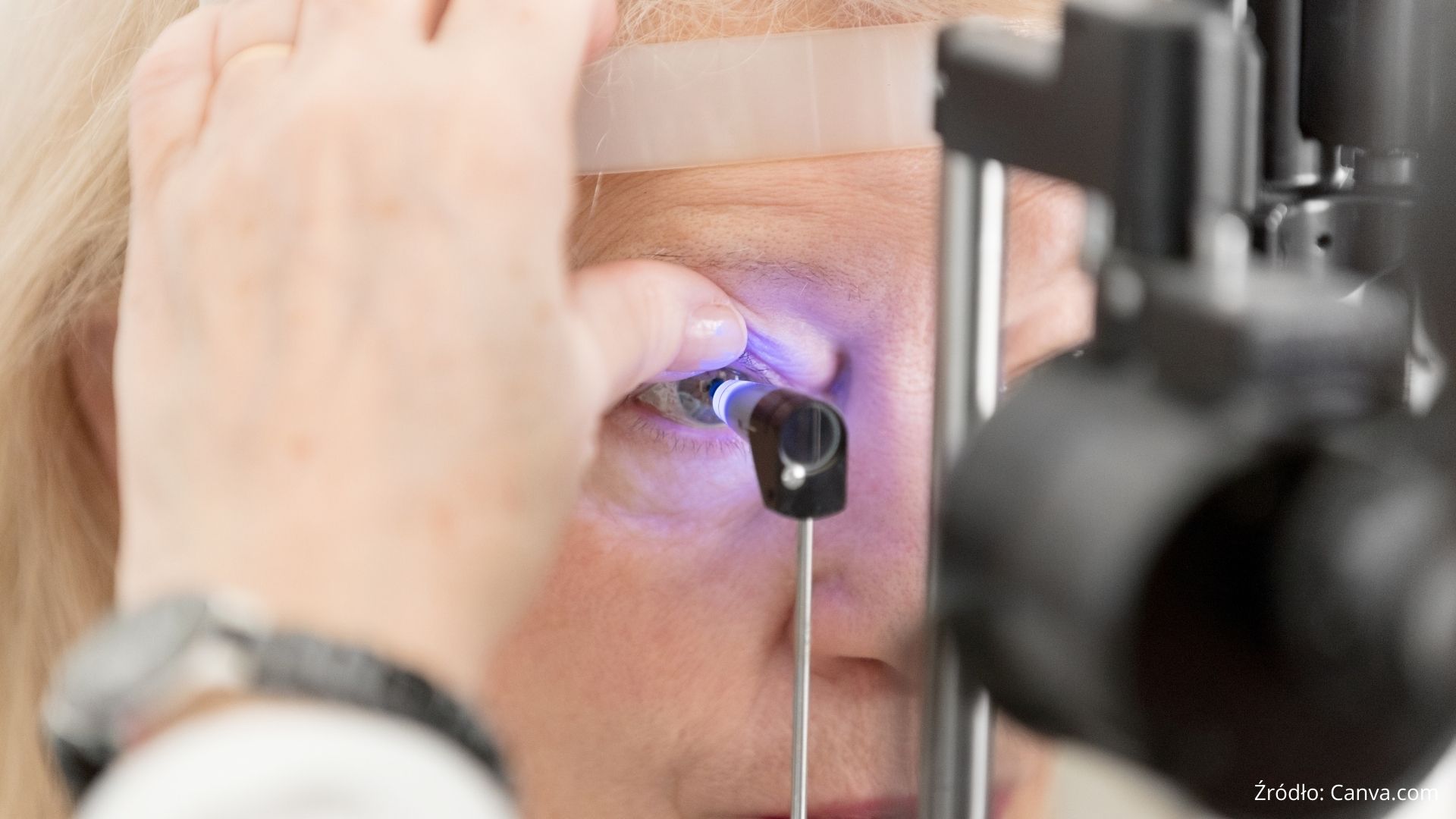
Diagnostyka jaskry
Wczesne rozpoznanie jaskry to najważniejszy krok do skutecznego leczenia i zatrzymania postępu choroby. Diagnostyka jaskry obejmuje szereg badań, które pozwalają ocenić stan oka i nerwu wzrokowego. Jakie badania wykonuje się w diagnostyce jaskry?
- Pomiary ciśnienia wewnątrzgałkowego – najczęściej wykonywanym badaniem jest tonometria, która ocenia wysokość IOP.
- Badanie pola widzenia – perymetria pozwala na ocenę ewentualnych ubytków w polu widzenia, co jest charakterystyczne dla jaskry.
- Badanie dna oka – oftalmoskopia umożliwia ocenę stanu nerwu wzrokowego i wykrycie ewentualnych zmian typowych dla jaskry.
- Gonioskopia – badanie kąta przesączania, które pozwala ocenić, czy jaskra ma charakter otwartego czy zamkniętego kąta.
- Pachymetria – pomiar grubości rogówki, który jest ważny w kontekście oceny ciśnienia wewnątrzgałkowego.
Leczenie jaskry
Leczenie jaskry ma na celu kontrolę ciśnienia wewnątrzgałkowego i zapobieganie dalszemu uszkodzeniu nerwu wzrokowego. Nie istnieje metoda pozwalająca na przywrócenie uszkodzonego już wzroku, dlatego ważne jest wczesne rozpoznanie i wdrożenie leczenia.
Farmakoterapia
Najczęstszą metodą leczenia jaskry są leki obniżające ciśnienie wewnątrzgałkowe. Stosuje się krople do oczu, które mogą działać na różne sposoby:
- Beta-blokery – zmniejszają produkcję cieczy wodnistej.
- Prostaglandyny – zwiększają odpływ cieczy wodnistej z oka.
- Inhibitory anhydrazy węglanowej – zmniejszają produkcję cieczy wodnistej.
- Agoniści alfa-adrenergiczni – zmniejszają produkcję cieczy wodnistej i zwiększają jej odpływ.
Zabiegi chirurgiczne i laserowe
Jeśli farmakoterapia nie przynosi oczekiwanych rezultatów, konieczne może być zastosowanie leczenia zabiegowego.
- Trabekuloplastyka laserowa – poprawia odpływ cieczy wodnistej przez siatkę beleczkową.
- Iridotomia laserowa – stosowana w jaskrze zamkniętego kąta, polega na wykonaniu otworu w tęczówce, co pozwala na swobodny przepływ cieczy.
- Trabekulektomia – klasyczny zabieg chirurgiczny, który tworzy nową drogę odpływu dla cieczy wodnistej.
Nasze produkty

Euphrasia Świetlik Delfarma
Hyaloko Delfarma

Optidel Jęczmień
Ostatnie wpisy
- Aleksandra Włastowska
- 0 Comments
Światłowstręt – przyczyny, objawy, możliwe choroby i metody leczenia
- Aleksandra Włastowska
- 0 Comments